No hay resultados de contenido que coincidan con tu búsqueda.
Contenido
Ha finalizado sesión correctamente
¿No está registrado aún?
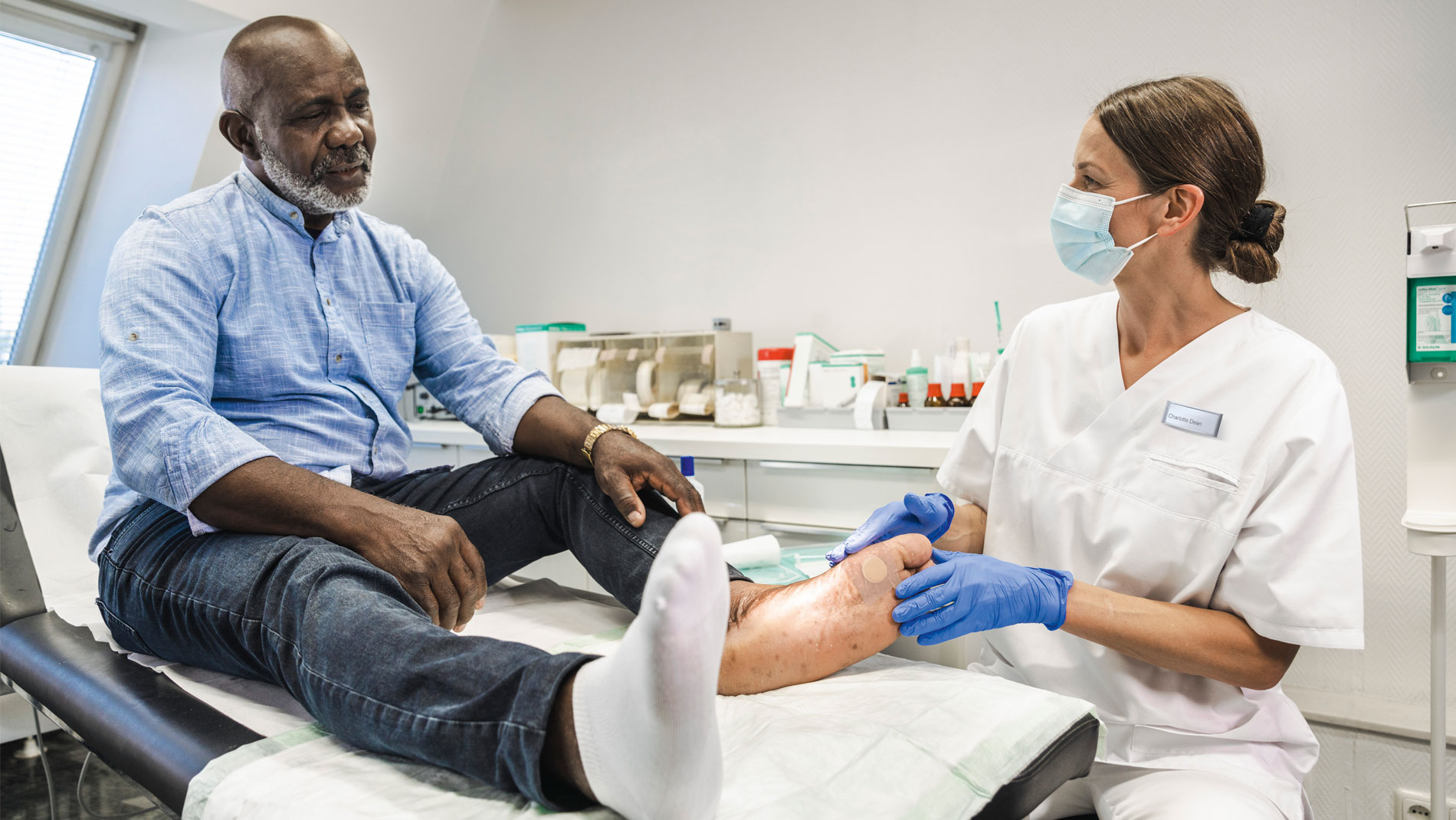
Ayudar a prevenir y tratar las úlceras del pie diabético
El síndrome del pie diabético (SPD) es una complicación común de la diabetes mellitus que afecta a uno de cada cuatro pacientes con diabetes en algún momento de sus vidas. El riesgo de desarrollar SPD aumenta con la edad.
Una de las consecuencias es la alteración de la integridad cutánea o la ulceración en el pie, conocida como úlcera del pie diabético. Esta afección incluye todos los cambios en el pie derivados de la polineuropatía diabética, así como los cambios micro y macroangiopáticos propios de la diabetes.
La información contenida en este sitio web está destinada exclusivamente a profesionales sanitarios. Absténgase de acceder si no es un profesional sanitario. Si es usted paciente, es importante que consulte a su médico.
Al aceptar, confirma que usted es profesional sanitario.
Infección en úlceras del pie diabético
19- 0%
de las personas con diabetes desarrollarán una úlcera del pie diabético a lo largo de su vida. [2]
Más del
0%
de úlceras del pie diabético se infectan. [3]
Hasta
0%
de las úlceras del pie diabético gravemente infectadas provocan osteomielitis. [4]
Infección de úlceras del pie diabético: Prevención y tratamiento
La infección de la úlcera del pie diabético no solo se asocia a una cicatrización deficiente o retrasada, sino que también supone un factor de riesgo de hospitalización. Además, entre el 10 % y el 45 % de los pacientes hospitalizados por infección del pie requieren reingreso en el plazo de un año, lo que provoca un aumento de los costes sanitarios. En personas con infección grave u osteomielitis, la probabilidad de amputación aumenta significativamente. [5]
El diagnóstico de la úlcera del pie diabético se basa principalmente en los signos clínicos: [5]
Y técnicas de examen clínico: [6]
La gravedad de las infecciones del pie diabético se clasifica según la clasificación de la IWGDF/IDSA: [6]

Sin síntomas sistémicos o locales ni signos de infección.
Limpie con soluciones de limpieza de heridas y desbride.

Infectado: Al menos dos de estas condiciones están presentes: hinchazón o induración local; eritema >0,5 pero <2 cm alrededor de la herida; sensibilidad o dolor local; aumento local del calor; secreción purulenta.
Limpie con soluciones de limpieza de heridas, desbride y aplique apósitos de plata para controlar la infección local. Tratar con antibióticos sistémicos (agentes orales).

añadir «O» si hay osteomielitis
Infección sin manifestaciones sistémicas. Implicación: eritema que se extiende ≥2 cm desde el borde de la herida y/o tejido afectado más profundo que la piel y los tejidos subcutáneos (p. ej., tendón, músculo, articulación y hueso).
Derive al paciente a equipos multidisciplinares de cuidado del pie diabético. Tratar con antibióticos sistémicos (orales/parentéricos). Desbridamiento quirúrgico si es necesario.

añadir «O» si hay osteomielitis
Cualquier infección del pie ≥2 cm con manifestaciones sistémicas asociadas, como: temperatura >38 °C o <36 °C; frecuencia cardíaca >90 latidos/min; frecuencia respiratoria >20 respiraciones/min o PaCO2 < 4,3 kPa (32 mmHg); recuento de leucocitos >12 000/mm3 o < 4 G/L, o >10 % de formas (bandas) inmaduras.
Consulte a los equipos multidisciplinares de cuidado del pie diabético. Tratar con antibióticos sistémicos (parentéricos). Desbridamiento quirúrgico si es necesario.
El biofilm está presente en más del 78 % de las úlceras del pie diabético. [8]
Si se sospecha la presencia de biofilm en una úlcera del pie diabético, deben establecerse estrategias frente al biofilm con el doble objetivo de ayudar a prevenir el desarrollo de una infección y ayudar a promover la cicatrización de la úlcera. [7]
Limpie la herida con soluciones de limpieza que contengan agentes tensioactivos para ayudar a descomponer y eliminar el biofilm. Las soluciones que contienen polihexanida y betaína han demostrado efectos beneficiosos en la alteración del biofilm y la mejora del pH de la herida. Se recomienda aplicar la solución de limpieza con gasas empapadas durante aproximadamente 5 minutos. A continuación, limpie suavemente el lecho de la herida, realice un aclarado posterior y proceda al desbridamiento del tejido no viable.
El desbridamiento quirúrgico es el método de elección para tratar las úlceras del pie diabético. Esto implica el uso de un bisturí, tijeras o cureta para eliminar el tejido necrótico hasta que se observe una ligera hemorragia, lo que indica tejido viable. La eficacia de este procedimiento mejora mediante la aplicación previa de agentes de limpieza como Prontosan®.
El uso de apósitos de plata evita la reformación del biofilm y reduce la carga bacteriana. [7]
Utilice apósitos adecuados, como alginato o apósitos superabsorbentes, para controlar eficazmente el exudado de la herida. Una humedad excesiva puede provocar la maceración de la piel perilesional y retrasar la cicatrización. [7]