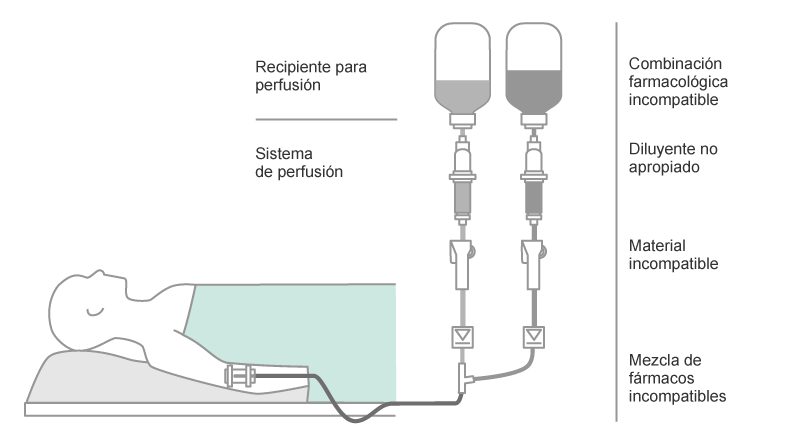
Incompatibilidad farmacológica
La incompatibilidad es una reacción indeseable que puede ocurrir entre el fármaco y la solución, el envase o con otro fármaco. Los dos tipos de incompatibilidades asociadas con la administración intravenosa son físicas y químicas.1,2
Una interacción farmacológica se describe como la alteración de un efecto farmacológico debido a la influencia de otra sustancia (es decir, fármaco, sustancia química, nutrición), que da como resultado una solución que deja de ser óptima para el paciente después de que las sustancias se han mezclado.1,3
¿Sabes que?

(1) Taxis K, Barber N. (2004) Incidence and severity of intravenous drug errors in a German hospital. Eur J Clin Pharmacol; 59(11): 815-7
(2) Emami S, Hamishehkar H, Mahmoodpoor A, Mashayekhi S, Asgharian P. (2012) Errors of oral medication administration in a patient with enteral feeding tube. J Res Pharm Pract; (1): 37-40
Causas
Pueden producirse incompatibilidades farmacológicas entre los:
- fármacos y las soluciones IV utilizadas como diluyente
- dos fármacos (incompatibilidad farmacológica) cuando se
- mezclan juntos, p. ej., dentro de la misma línea de infusión
(infusión simultánea) o envase IV
- administrados de forma sucesiva, pero dentro de la misma línea de infusión
- fármacos y adyuvantes (conservante, tampón, estabilizador, disolvente)
- fármacos y materiales de envases IV (p. ej., PVC) o dispositivos médicos, que afectan la naturaleza del material utilizado o que producen reacciones en la superficie interna (p. ej., adsorción).1,3,4,5
Consecuencias para la salud
La presencia accidental de productos tóxicos y de precipitación puede ocasionar varias consecuencias negativas para el paciente.
- daño de los productos tóxicos
- émbolos de partículas a partir de cristalización y separación
- irritación tisular debido a cambios importantes de pH
- fracaso terapéutico
El grado del daño depende principalmente del estado del paciente (edad, peso, naturaleza, gravedad de la infección, etc.) y el tipo de fármaco administrado. Las consecuencias de las incompatibilidades fisicoquímicas del fármaco son particularmente graves en neonatos y en pacientes pediátricos.1,4,6
Existe poca información científica publicada relativa a la frecuencia de las reacciones de incompatibilidad farmacológica. En un estudio, se investigó la incompatibilidad en una sala pediátrica de cuidados intensivos y se demostró que el 3,4 % de las combinaciones farmacológicas eran incompatibles y, por lo tanto, potencialmente peligrosas7. Se observó una propiedad amenazante para la vida en el 26 % de las incompatibilidades en una unidad de cuidados intensivos (UCI).8
Otro estudio recogió 78 procedimientos diferentes de administración de medicación y encontró un 15 % con reacciones de incompatibilidad.9 Taxis and Barber10 informaron que en las incompatibilidades clínicas de la UCI pueden contribuir hasta en un 25 % a los errores de medicación. Otras publicaciones mostraron que dependiendo del tipo de sala, hasta el 80 % de las dosis de los fármacos IV se prepararon con el diluyente incorrecto.11
Consecuencias económicas
Los efectos adversos de incompatibilidades farmacológicas prolongan los periodos de hospitalización del paciente y los costes totales para los hospitales.
Puede hacerse una evaluación de costes asignando los costes a su tratamiento clínico relacionado y la prolongación resultante de la estancia en el hospital. El coste puede calcularse mediante el uso del coste promedio diario del tratamiento clínico esperado.
Costos potenciales asociados a riesgos
La Fig. 2 a continuación muestra los resultados de un cálculo para ejemplos seleccionados de complicaciones.
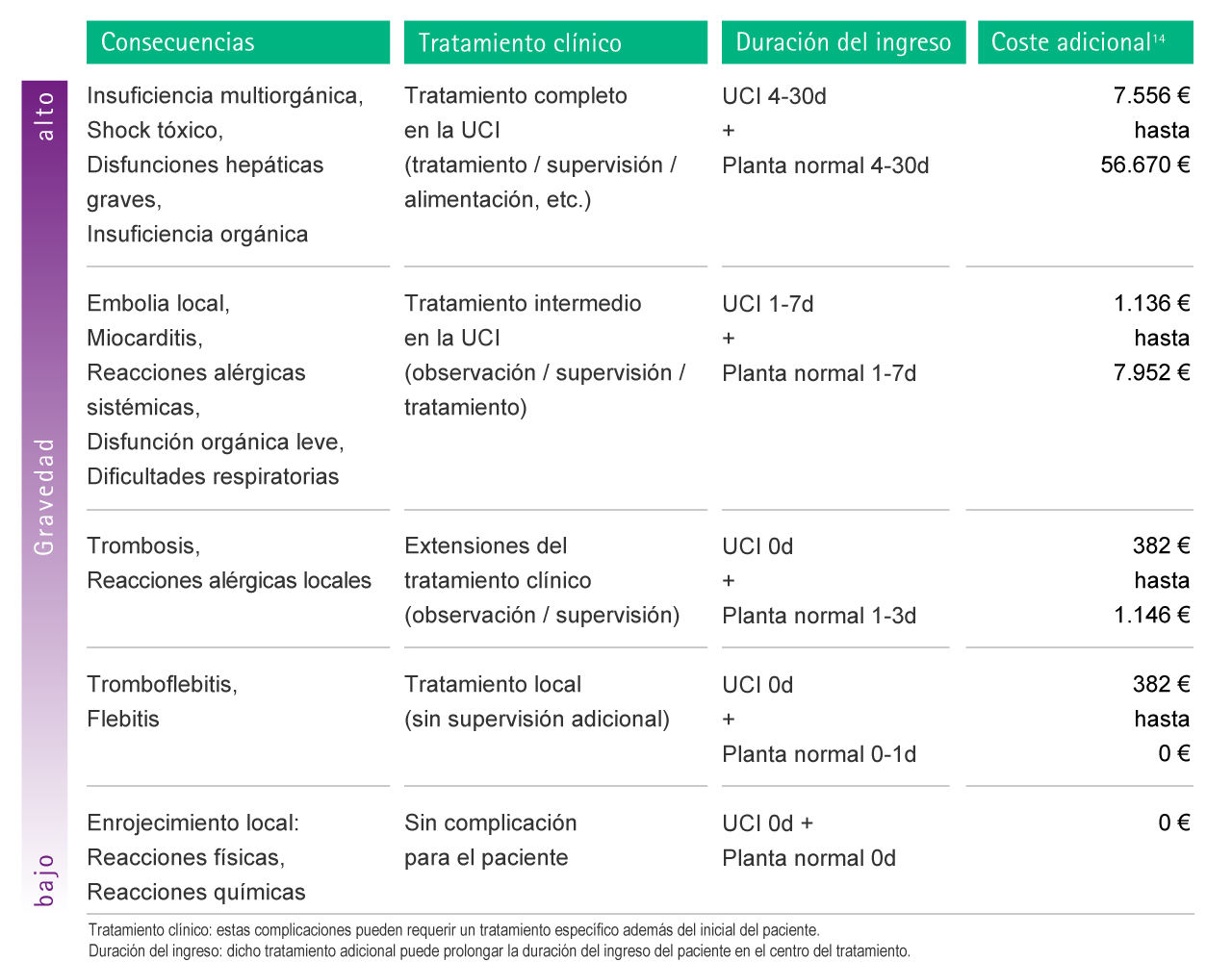
Fig. 2: Estimación de los posibles costes adicionales como consecuencia de complicaciones causadas por incompatibilidades farmacológicas. Para facilitar la atribución de cada complicación para el cálculo de costes, se introdujeron niveles de gravedad. UCIR: Unidad de Cuidados Intensivos Respiratorios.
Posteriormente, las complicaciones respiratorias graves causadas por las interacciones tóxicas entre medicamentos pueden ocasionar un costo adicional de hasta 56,670 €.14
Estrategias preventivas
Para evitar incompatibilidades peligrosas y garantizar un tratamiento seguro del paciente, es importante combinar varias acciones en diferentes procesos.
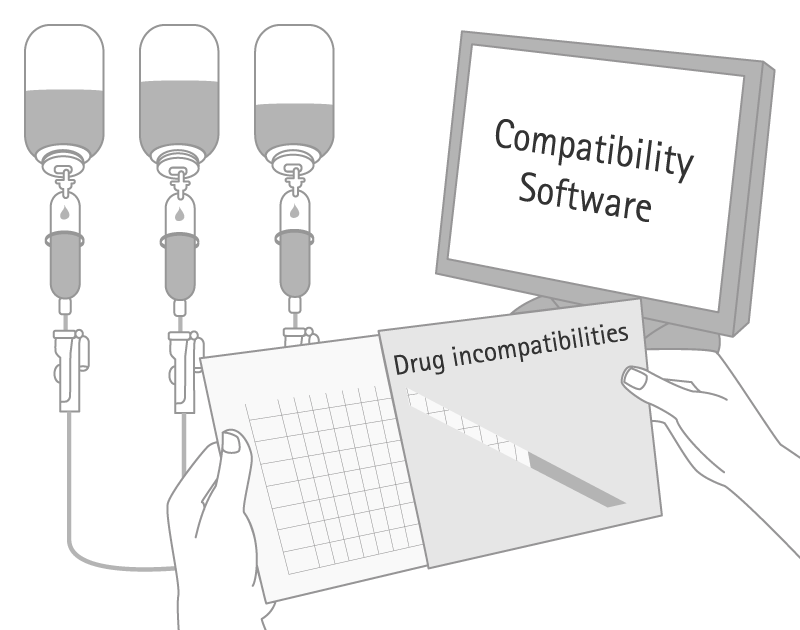
Fig. 3: Comprobar la compatibilidad utilizando literatura disponible, bases de datos, protocolos y material de información.
- Las incompatibilidades peligrosas pueden evitarse mediante una comprobación de plausibilidad relativa al Resumen de las Características del Producto y a las fuentes disponibles sobre información de la compatibilidad, también se puede considerar el material utilizado para el tratamiento (p. ej., diluyentes, envase IV, vías IV) y para el régimen de infusión .
- Evaluación y elaboración de protocolos para evitar la mezcla de medicamentos, indicando que deben administrarse por separado.
- La etiqueta individual para cada preparación del medicamento (que incluye fármaco, concentración, nombre del paciente).
- Separación de las dosis de los fármacos por tiempo y lugar. Esto puede incluir el lavado del sistema de infusión con una solución IV neutra antes de la aplicación de otro fármaco .2,5,6,9,12
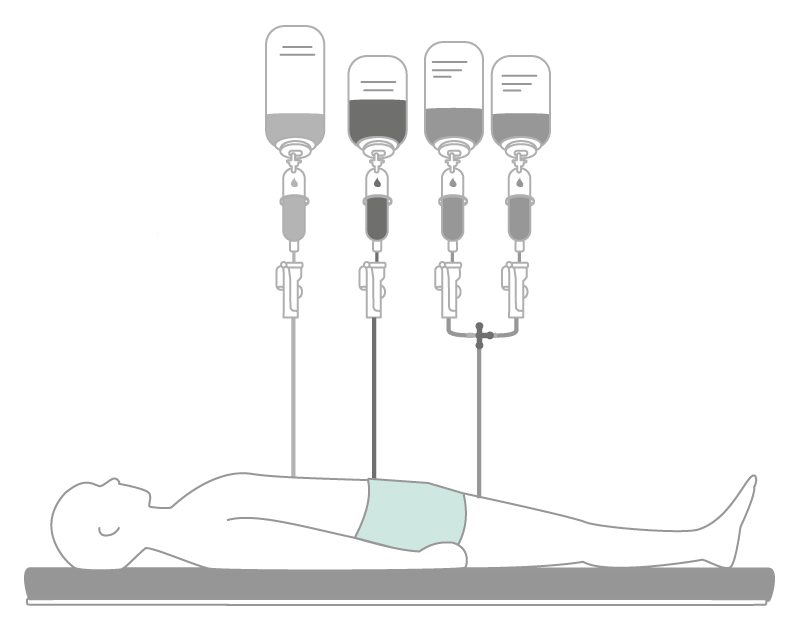
Fig. 4: Utilizar codificación de colores, separar los fármacos e identificarlos claramente colabora para evitar incompatibilidades y complicaciones.
- Comprobación coherente de los modos alternativos de administración o del uso de catéteres multilumen.
- El uso de filtros apropiados en línea puede reducir el ingreso al torrente sanguíneo de partículas que resultan de la incompatibilidad de medicamentos. Además, pueden utilizarse para supervisar las incompatibilidades físicas y químicas. Los filtros en línea son capaces de retener partículas sólidas de, al menos, 0,2 μm.13 Como consecuencia, el filtro podría saturarse. Esto no es un funcionamiento defectuoso del filtro, pero se debe realizar una comprobación de la medicación para eliminar cualquier incompatibilidad.
Productos destacados en seguridad
Evidencia cintífica
1 Fahimi F, Sefidani Forough A, Taghikhani S, Saliminejad L. (2015) The rate of Physicochemical Incompatibilities, Administration Errors. Factors correlating with Nurses’ errors. Iran J Pharm Res; 14(suppl); 87-93
2 RCN (2010) Royal College of Nursing. Standards for Infusion Therapy.
3 Emami S, Hamishehkar H, Mahmoodpoor A, Mashayekhi S, Asgharian P. (2012) Errors of oral medication administration in a patient with enteral feeding tube. J Res Pharm Pract; (1): 37-40
4 Vijayakumar A, Sharon EV, Teena J, Nobil S, Nazeer I. (2014) A clinical study on drug-related problems associated with intravenous drug administration. J Basic Clin Pharm; 5(2): 49-53
5 Westbrook JI, Rob MI, Woods A, Parry D. (2011) Errors in the administration of intravenous medications in hospital and the role of correct procedures and nurse experience. BMJ Qual Saf; 20(12): 1027-34
6 Höpner JH, Schulte A, Thiessen J, Knuf M, Huth RG. (2007) Preparation of a compatibility chart for intravenous drug therapy in neonatal and pediatric intensive care units. Klin Padiatr; 219(1): 37-43
7 Gikic M, Di Paolo ER, Pannatier A, Cotting J. (2000) Evaluation of physicochemical incompatibilities during parenteral drug administration in a paediatric intensive care unit. Pharm World Sci; 22(3): 88-91
8 Tissot E, Cornette C, Demoly P, Jacquet M, Barale F, Capellier G. (1999) Medication errors at the administration stage in an intensive care unit. Intensive Care Med; 25(4): 353-9
9 Vogel Kahmann I, Bürki R, et al. (2003) Incompatibility reactions in the intensive care unit. Five years after the implementation of a simple "colour code system". Anaesthesist; 52(5): 409-12
10 Taxis K, Barber N. (2004) Incidence and severity of intravenous drug errors in a German hospital. Eur J Clin Pharmacol; 59(11): 815-7
11 Cousins, B Sabatier, D Begue, C Schmitt, and T Hoppe-Tichy. (2005) Medication errors in intravenous drug preparation and administration: a multicentre audit in the UK, Germany and France. Qual Saf Health Care; 14(3): 190-195
12 Riemann T, Schröder F. (2005) More effective prevention of incompatibility reactions through the use of four lumen central venous catheters in critically ill patients. PflegenIntensiv; 2(1): 57
13 Jack T, Boehne M, Brent BE, Hoy L, Köditz H, Wessel A, Sasse M. (2012) In-line filtration reduces severe complications and length of stay on pediatric intensive care unit: a prospective, randomized, controlled trial. Intensive Care Med; 38(6):1 008-16
14 Gianino MM, Vallino A, Minniti D, Abbona F, Mineccia C, Silvaplana P and Zotti CM. A method to determine hospital costs associated with nosocomial infections (transl), Ann Ig 2007; 19(4): 381-392 http://www.ncbi.nlm.nih.gov/pubmed/17937330