No hay resultados de contenido que coincidan con tu búsqueda.
Contenido
Ha finalizado sesión correctamente
¿No está registrado aún?
Acceso IV difícil
El establecimiento de un acceso intravenoso periférico funcional es una rutina tanto en el entorno de urgencias como en el hospital. Aunque el método tradicional de palpación de venas para la canulación tiene éxito en la mayoría de los pacientes, los pacientes con acceso intravenoso difícil presentan un reto diario para el personal hospitalario.1
La información contenida en este sitio web está destinada exclusivamente a profesionales sanitarios. Absténgase de acceder si no es un profesional sanitario. Si es usted paciente, es importante que consulte a su médico.
Al aceptar, confirma que usted es profesional sanitario.
Por lo general, se entiende que el acceso intravenoso difícil (AIVD) surge cuando se realizan dos o más punciones sin éxito, o cuando se requieren métodos de soporte de punción, o cuando la imposibilidad de obtener acceso periférico significa que se debe insertarun catéter venoso central (CVC).2,3,4
De hecho, se informa que más del 30 % de los adultos y hasta el 50 % de los niños que requieren un catéter intravenoso periférico (PIVC) tienen un acceso venoso difícil.2
Las complicaciones relacionadas con el catéter complican aún más la situación. Hasta el 90 % de los catéteres intravenosos periféricos cortos fallan antes de que finalice el tratamiento.6
El 50 % falla en 24 horas.7
El grupo de pacientes potenciales de DIVA es grande:
Pacientes pediátricos, pacientes con sobrepeso y obesos, pacientes ancianos y enfermos crónicos y pacientes agudos. Todos buscan venas profundas. 2,3
En pacientes pediátricos, la tasa de éxito del primer stick es inferior al 35 % debido a las capas de tejido más gruesas.8
En pacientes con sobrepeso y obesos, suelen ser necesarios varios intentos debido a la capa más gruesa de tejido adiposo subcutáneo, que a su vez se asocia con dos riesgos. 8,9 En primer lugar, aumenta la tasa de error de punción y, en segundo lugar, aumenta el riesgo de infiltración. Según la OMS, la obesidad se ha casi triplicado en todo el mundo desde 1975 y se espera que aumente aún más en Europa. 10,11
Los pacientes de edad avanzada y enfermos crónicos, como los que padecen diabetes, tienen sistemas vasculares más débiles. En EE. UU., el 14,5% de las personas tienen más de 65 años y 422 millones sufren diabetes.13
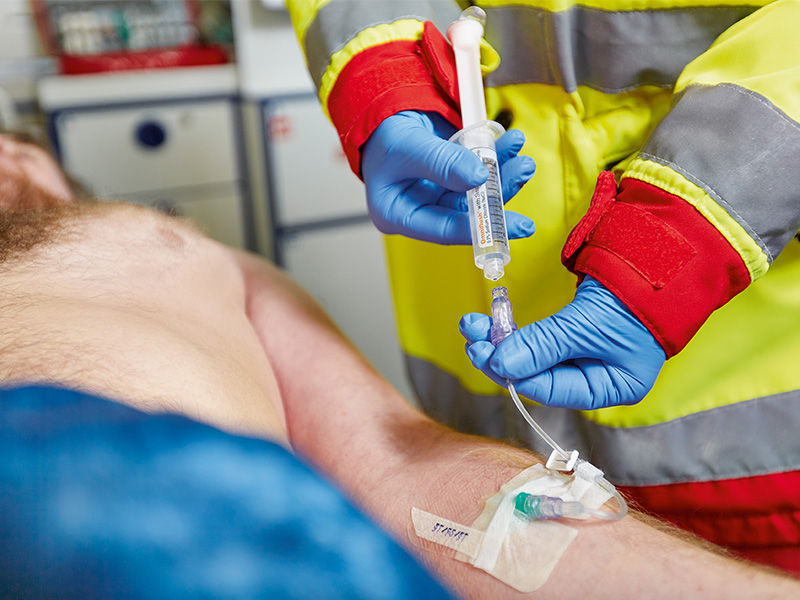
Las lesiones en pacientes de urgencias y cuidados agudos, como quemaduras cutáneas, hematomas o deshidratación, provocan un acceso intravenoso difícil en aproximadamente el 11 % de los pacientes en la sala de urgencias.14
El acceso IV difícil suele asociarse con intentos repetidos de inserción y complicaciones relacionadas con el catéter. No solo consumen mucho tiempo y materiales, sino que también aumentan el nivel de estrés entre el personal de enfermería y el paciente, junto con una mayor percepción del dolor.9
En el servicio de urgencias en particular, se ha descubierto que el problema de la DIVA afecta negativamente tanto a la seguridad como a la satisfacción del paciente. Por ejemplo, los múltiples intentos fallidos de insertar el acceso vascular a menudo provocan que los pacientes se agiten cada vez más, muestren «fobia a las agujas» y pierdan la confianza en los profesionales sanitarios. Los pacientes pueden desarrollar dolor o hematomas en los lugares de inserción, lo que les pone en mayor riesgo de sufrir lesiones cutáneas e infecciones. El acceso retrasado puede aumentar aún más el tiempo necesario para los diagnósticos o tratamientos necesarios, como la reanimación de fluidos y la administración de medicamentos o analgésicos.2 Como complemento, las múltiples punciones pueden asociarse con el deterioro progresivo del árbol vascular, denominado «agotamiento vascular», lo que complica aún más el acceso vascular durante los contactos sucesivos con el paciente.15
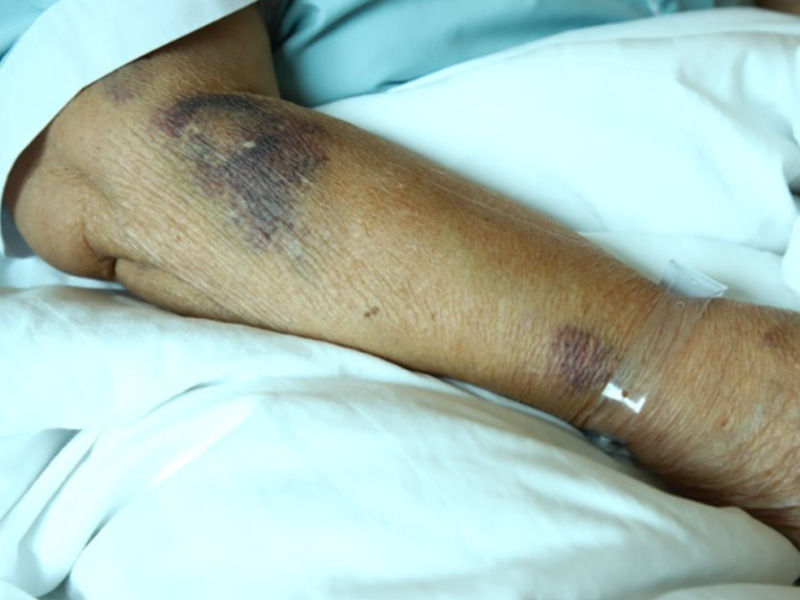
Una vez canulados, la supervivencia de los catéteres intravenosos es problemática.
Casi
0%
de la CIPV finalizan antes de tiempo debido a complicaciones como desplazamiento, infiltración o extravasación.6
El desplazamiento se produce cuando el catéter pierde acceso a la vasculatura del paciente y provoca una interrupción forzada y prematura de la terapia de infusión. La infiltración o extravasación, por otro lado, se produce cuando las punciones no apuntan adecuadamente al acceso vascular y hacen que la solución infundida fluya hacia el tejido que rodea el acceso vascular. Esta complicación es especialmente relevante cuando se infunden sustancias altamente irritantes (por ejemplo, vesicantes).6
Además de nervios y tiempo, los intentos repetidos de inserción cuestan, sobre todo, material. Por ejemplo, el coste promedio de sustituir los PIVC por secuencia de tratamiento IV es de 51,92 USD.17 La inserción repetida sin éxito de un PIVC a veces conduce a cambiar a soluciones más caras y complejas y a utilizar catéteres venosos centrales (CVC) o catéteres centrales insertados periféricamente (PICC - peripherally inserted central venous catheter).
Ambas alternativas requieren un proceso de inserción más largo y están asociadas a mayores costes de material. Sin embargo, en muchos casos, los CVC se insertan innecesariamente. Aunque los pacientes son aptos para un catéter intravenoso periférico, se utilizan CVC o PICC debido a la dificultad del acceso intravenoso en lugar del tiempo de permanencia o la solución de infusión.18
0min
por inserción3
El tiempo medio necesario para una canulación intravenosa periférica es de 2,5 a 13 minutos.
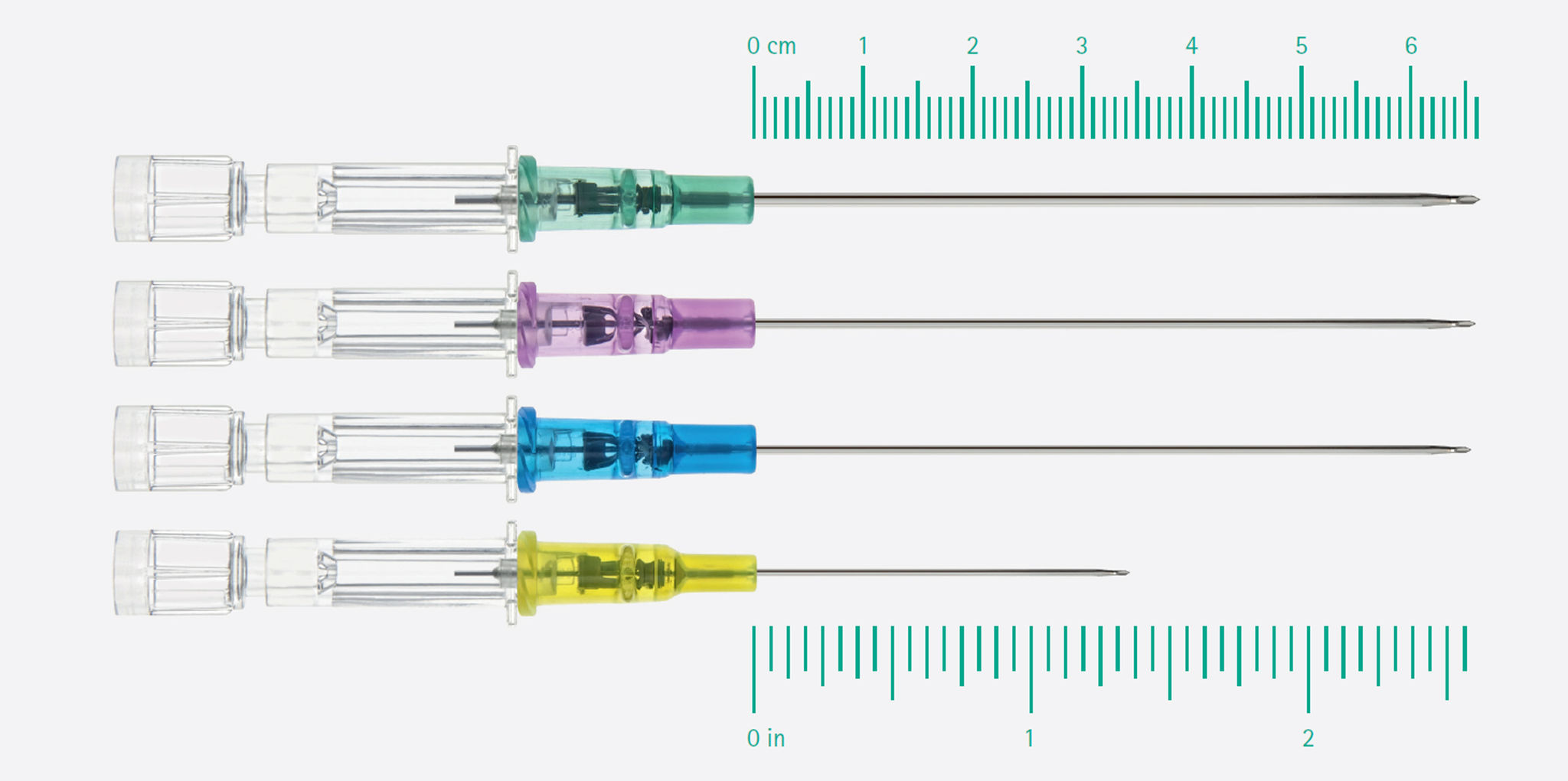
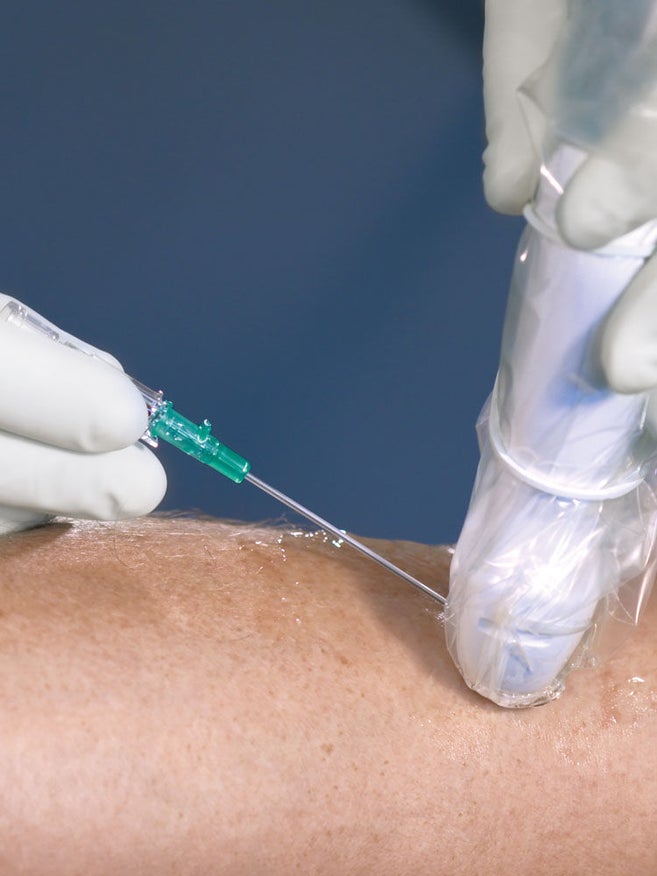
Para tratar a los pacientes con acceso intravenoso difícil de una manera que conserve el tiempo, los nervios y el material, se recomienda el uso de una PIVC más larga y la inserción del catéter asistida por ecografía.
Los PIVC largos aumentan el tiempo de supervivencia del catéter. Una parte más larga del capilar permanece en la vena y ayuda a evitar desplazamientos e infiltraciones del catéter. 16,18,20,21,22
Según Bahl et al. 2019, la longitud óptima del catéter en la vena es de al menos 2,75 cm.
Además, la venopunción guiada por ecografía favorece el éxito del primer pinchazo. 22,23,24
Tiempo medio de permanencia
0
días16
Tasa de éxito del primer stick
0%
Bajo supervisión ecográfica19
Finalización del tratamiento
0%
Quedaron libres de complicaciones durante la duración requerida del tratamiento19
«El procedimiento largo guiado por ecografía con catéter se asocia con un menor riesgo de fallo del catéter en comparación con el procedimiento corto guiado por ecografía con catéter».20
1. Bahl A, Hang B, Brackney A, Joseph S, Karabon P, Mohammad A, ... & Shotkin P. Standard long IV catheters versus extended dwell catheters: A randomized comparison of ultrasound-guided catheter survival. The American journal of emergency medicine. 2019;37(4);715-721.
2.Whalen M, Maliszewski B, Baptiste DL. Establishing a Dedicated Difficult
Vascular Access Team in the Emergency Department: A Needs Assessment. J InfusNurs. 2017 May/Jun;40(3):149-154.
3. Crowley M, Brim C, Proehl J, Barnason S, Leviner S, Lindauer C, Naccarato M,Storer A, Williams J, Papa A. Emergency nursing resource: difficult intravenous access. Journal of emergency nursing. 2012 Jul 1;38(4):335-43.
4. Rodríguez-Calero MA, Blanco-Mavillard I, Morales-Asencio JM, FernándezFernández I, Castro-Sánchez E, de Pedro-Gómez JE. Defining risk factors associated with difficult peripheral venous Cannulation: A systematic review and meta-analysis. Heart & Lung. 2020 May 1;49(3):273-86.
5. Bertoglio S, van Boxtel T, Goossens GA, Dougherty L, Furtwangler R, Lennan E, Pittiruti M, Sjovall K, Stas M. Improving outcomes of short peripheral vascular access in oncology and chemotherapy administration. The Journal of Vascular Access. 2017 Mar;18(2):89-96.
6. Helm RE, Klausner JD, Klemperer JD, Flint LM, Huang E. Accepted but unacceptable: peripheral IV catheter failure. Journal of Infusion Nursing. 2015 May 1;38(3):189-203
7. Steere L, Ficara C, Davis M, Moureau N. Reaching one peripheral intravenous catheter (PIVC) per patient visit with lean multimodal strategy: the PIV5Rights™ bundle. Journal of the Association for Vascular Access. 2019;24(3):31-43.
8. Nafiu OO, Burke C, Cowan A, Tutuo N, Maclean S, Tremper KK. Comparing peripheral venous access between obese and normal weight children. Paediatr Anaesth. 2010 Feb;20(2):172-6
9. Fields JM, Piela NE, Ku BS. Association between multiple IV attempts and perceived pain levels in the emergency department. J Vasc Access. 2014;15:514–8
10. WHO Obesity and overweight https://www.who.int/news-room/fact sheets/detail/obesity-and-overweight
11. Pineda E, Sanchez-Romero LM, Brown M, Jaccard A, Jewell J, Galea G, Webber L, Breda J. Forecasting Future Trends in Obesity across Europe: The Value of Improving Surveillance. Obes Facts. 2018;11(5):360-71.
12. (Department of Health AU, PIVC Guideline) https://www.health.qld.goc.au/_data/assets/pdf_file/0025/444490/icare-pivc-guideline-pdf
13. Wengström Y, Margulies A; European Oncology Nursing Society Task Force. European Oncology Nursing Society extravasation guidelines. Eur J Oncol Nurs. 2008 Sep;12(4):357-61
14. Dychter Samuel S. MD, Gold David A PhD, Carson Deborah RN, Haller, Michael PhD. Intravenous Therapy: A Review of Complications and Economic Considerations of Peripheral Access. Journal of Infusion Nursing. 2012 Mar;35(2);84-91.
15. Moraza-Dulanto MI, Garate-Echenique L, Miranda-Serrano E, ArmenterosYeguas V, Tomás-López MA, Benítez-Delgado B. Inserción eco-guiada de catéteres centrales de inserción periférica (PICC) en pacientes oncológicos y hematológicos: éxito en la inserción, supervivencia y complicaciones. Enferm Clin. 2012;22(3);135–143
16. Bahl, A., Hijazi, M., Chen, N.W., Clavette-Lachapelle, L. and Price, J., 2019. Ultra Long versus Standard Long Peripheral Intravenous Catheters: A Randomized Controlled Trial of Ultrasound-Guided Catheter Survival. Available at SSRN 3401988
17. Marsh N, Webster J, Larson E, Cooke M, Mihala G, Rickard CM. Observational Study of Peripheral Intravenous Catheter Outcomes in Adult Hospitalized Patients: A Multivariable Analysis of Peripheral Intravenous Catheter Failure. J Hosp Med. 2018 Feb 1;13(2):83-89
18. Paladini A, Chiaretti A, Sellasie KW, Pittiruti M, Vento G. Ultrasound-guided placement of long peripheral cannulas in children over the age of 10 years admitted to the emergency department: a pilot study. BMJ Paediatr Open. 2018 Mar 28;2(1):e000244
19. Godfrey J, Gallipoli L. Introducing a long peripheral catheter to support improved outcomes for difficult access (DIVA) patients. 2022 Oct. World Congress of Vascular Access.
20. Elia, F., Ferrari, G., Molino, P., Converso, M., De Filippi, G., Milan, A. and Aprà, F., 2012. Standard-length catheters vs long catheters in ultrasound-guided peripheral vein cannulation. The American journal of emergency medicine, 30(5), pp.712-716.
21. Meyer P, Cronier P, Rousseau H, Vicaut E, Choukroun G, Chergui K, Chevrel G, Maury E. Difficult peripheral venous access: clinical evaluation of a catheter inserted with the Seldinger method under ultrasound guidance. Journal of critical care. 2014 Oct 1;29(5):823-7.
22. Scoppettuolo G, Pittiruti M, Pitoni S, Dolcetti L, Emoli A, Mitidieri A, Migliorini I, Annetta MG. Ultrasound-guided “short” midline catheters for difficult venous access in the emergency department: a retrospective analysis. International journal of emergency medicine. 2016 Dec;9(1):1-7.
23. Vinograd, A.M., Chen, A.E., Woodford, A.L., Fesnak, S., Gaines, S., Elci, O.U. and Zorc, J.J., 2019. Ultrasonographic Guidance to Improve First-Attempt Success in Children With Predicted Difficult Intravenous Access in the Emergency Department: A Randomized Controlled Trial. Annals of emergency medicine.
24. Stolz LA, Stolz U, Howe C, Farrell IJ, Adhikari S. Ultrasound-guided peripheral venous access: a meta-analysis and systematic review. The journal of vascular access. 2015 Jul;16(4):321-6.